सध्याचा शोध वैद्यक क्षेत्राशी संबंधित आहे, विशेषत: हा शोध 5-मेथाइलटेट्राहायड्रोफोलेटच्या नवीन झोप सुधारण्याच्या प्रभावाशी संबंधित आहे.
आणि त्याचा वापर γ-aminobutyric ऍसिड, इ.
आविष्कार पेटंटची पार्श्वभूमी तंत्रज्ञान
निद्रानाश ही एक महत्त्वाची सार्वजनिक आरोग्य समस्या आहे ज्यासाठी प्रभावी निदान आणि उपचार आवश्यक आहेत, परंतु झोपेची शारीरिक यंत्रणा पूर्णपणे स्पष्ट केलेली नाही, परिणामी संबंधित माहितीचा अभाव आहे.
यंत्रणा पूर्णपणे स्पष्ट केल्या गेलेल्या नाहीत, परिणामी संबंधित औषधांच्या विकासामध्ये मंद प्रगती होत आहे तसेच नैदानिक प्रॅक्टिसमध्ये निद्रानाशासाठी चांगल्या उपचारांचा अभाव आहे. निद्रानाशाचे अल्पकालीन आणि दीर्घकालीन तीव्र निद्रानाश (सामान्यतः अनेक महिने किंवा वर्षे टिकणारे) मध्ये वर्गीकरण केले जाऊ शकते. एपिडेमियोलॉजिकल अभ्यास दर्शविते की 10% ते 15% प्रौढांना तीव्र निद्रानाशाचा त्रास होतो, ज्याचे प्रमाण स्त्रियांमध्ये जास्त असते आणि 40% वृद्ध आणि मानसिक विकार असलेल्या लोकांमध्ये तीव्र निद्रानाश असतो. स्मरणशक्ती कमी होणे, एकाग्रता कमी होणे, कामात तसेच शाळेतील गंभीर व्यत्यय आणि ड्रायव्हर्स आणि वृद्धांना अपघाती पडण्याचा धोका वाढणे यासह दीर्घकाळ निद्रानाशाचा लोकांच्या दिवसभराच्या जीवनावर लक्षणीय परिणाम होतो. इतकेच नाही तर तीव्र निद्रानाशामुळे मानवी आरोग्याला गंभीर नुकसान होऊ शकते, ज्यामध्ये रोगप्रतिकारक शक्ती कमी होणे, रुग्णाच्या मानसिक स्थितीत सतत बिघाड होणे आणि वेदना आणि आवाजाची वाढती संवेदनशीलता यांचा समावेश होतो.

नासिकाशोथ, सायनुसायटिस, ऍलर्जी, कर्करोग, संधिवात, तीव्र पाठदुखी, डोकेदुखी, फुफ्फुसांच्या आजारांमुळे श्वास घेण्यास त्रास, लघवीच्या विकारांमुळे नॉक्टुरिया, मानसिक आजार नैराश्य, पार्किन्सन्स रोग, अपस्मार, इ. झोपेच्या विकाराची मुख्य कारणे असल्याशिवाय. यशस्वीरित्या निदान आणि दुरुस्त केले आहे, निद्रानाश उपचार मर्यादित आहे. आणि दुर्दैवाने वर्णन केलेले जुनाट आजार बऱ्याचदा उपचारांच्या सध्याच्या पातळीच्या आधारावर अल्प कालावधीत उपचार करण्यायोग्य आणि सुधारण्यायोग्य नसतात आणि अनेक जुनाट आजार रुग्णासोबत दीर्घकाळ राहतात, काहींना लक्षणे नियंत्रित करण्यासाठी आजीवन औषधांची आवश्यकता असते. दीर्घकाळ झोपेच्या विकारांच्या कारणांपैकी आणखी एक भाग म्हणजे रुग्णाचे चयापचय विकार, मानसिक आजार आणि मानसिक आरोग्य स्थिती, ज्यासाठी मानसिक हस्तक्षेप आवश्यक आहे. चीनसह विकसनशील देशांमधील सध्याच्या परिस्थितीमुळे, जसे की मानसिक आरोग्याशी संबंधित अपूर्ण वैद्यकीय प्रणाली, संबंधित प्रॅक्टिशनर्सची कमी संख्या, आणि काही रहिवाशांना मानसिक आरोग्य उपचार आणि सेवा परवडणारी अडचण, तसेच अभाव. संबंधित उपचार आणि समुपदेशन सेवांबद्दल जागरूकता, अनेक रुग्णांना मनोवैज्ञानिक समुपदेशन उपचार मिळत नाहीत, ज्यामध्ये विश्रांती थेरपी आणि संज्ञानात्मक वर्तणूक थेरपी यांचा समावेश आहे. नॉन-फार्माकोलॉजिकल उपचारांसाठी दीर्घकालीन पालनाचा झोपेच्या सुधारणेवर महत्त्वपूर्ण प्रभाव पडतो, महिन्यांपासून अनेक वर्षे टिकतो, ज्यामुळे रुग्णांच्या अनुपालनामध्ये लक्षणीय घट देखील होते.
यामुळे रुग्णांच्या अनुपालनामध्ये लक्षणीय घट देखील होते.
महामारीशास्त्रीय सांख्यिकीय अभ्यासानुसार (चेन टीवाय, विंकेलमन जेडब्ल्यू, माओ डब्ल्यूसी, ये सीबी, हुआंग एसवाय, काओ टीडब्ल्यू, यांग सीसी, कुओ टीबी, चेन डब्ल्यूएल. कमी झोपेचा कालावधी वाढलेल्या सीरम होमोसिस्टीनशी संबंधित आहे: राष्ट्रीय सर्वेक्षणातील अंतर्दृष्टी. जे क्लिन स्लीप मेड (2019;15(1):139-148 मध्ये वर्णन केल्याप्रमाणे, उच्च होमोसिस्टीन पातळी 5 तासांपेक्षा कमी झोपेच्या कालावधीसह, पुरुषांमध्ये 1.357 आणि 2.691 पर्यंत OR सह संबंधित आहे. स्त्रियांमध्ये. हे दिसून आले आहे की होमोसिस्टीन मेंदूच्या रक्त-मेंदूच्या अडथळ्याला हानी पोहोचवते, ज्यामुळे रक्त-मेंदूच्या अडथळ्याची पारगम्यता वाढते, परंतु होमोसिस्टीन आणि निद्रानाश या दोघांचे कारण कोण आणि कोणावर परिणाम होतो हे स्पष्ट नाही.
सध्या, निद्रानाशावर उपचार करण्यासाठी सामान्यतः क्लिनिकल प्रॅक्टिसमध्ये वापरल्या जाणाऱ्या मुख्य औषधांमध्ये बार्बिट्यूरेट्स, बेंझोडायझेपाइन आणि नॉन-बेंझोडायझेपाइन्स यांचा समावेश होतो.
अधिक अवलंबित्व आणि स्पष्टपणे पैसे काढण्याच्या लक्षणांसारख्या दुष्परिणामांमुळे बार्बिट्यूरेट्स हळूहळू काढून टाकले गेले आहेत. बेंझोडायझेपाइन्स आणि नॉन-बेंझोडायझेपाइन्स हे सध्या डॉक्टरांच्या क्लिनिकल लिहून दिलेले मुख्य आधार आहेत, परंतु प्रश्नातील शामक-संमोहन औषधांचा वापर अजूनही केवळ अल्पकालीन झोपेच्या विकारांसाठी केला जातो आणि दीर्घकालीन दुष्परिणाम स्पष्ट आहेत, ज्यात शारीरिक अवलंबित्व, निद्रानाश, डोकेदुखी यांचा समावेश आहे. , किंवा इतर मानसिक विकार. डॉक्टर रुग्णाच्या स्थितीचे प्राथमिक उपचार नसलेली औषधे देखील लिहून देतील, जसे की अँटीडिप्रेसंट ट्रॅझोडोन आणि अँटीहिस्टामाइन बेनाड्रिल, आणि वरील औषधांचा दीर्घकाळ वापर केल्याने संज्ञानात्मक कमजोरी आणि काही हँगओव्हर परिणाम होऊ शकतात. नैदानिक औषधांच्या विविध मर्यादांवर आधारित, बरेच रुग्ण झोपेच्या विकारांवर मात करण्यासाठी मुख्य घटक म्हणून मेलाटोनिन किंवा हर्बल हेल्थ फूड घेणे निवडतात, परंतु संबंधित अभ्यासातून असे दिसून आले आहे की प्राथमिक निद्रानाशावर मेलाटोनिनचा कोणताही परिणाम होत नाही आणि क्लिनिकल निरीक्षणातून असे दिसून आले आहे की मेलाटोनिन घेणाऱ्या रूग्णांच्या झोपेच्या प्रत्येक टप्प्याचा कालावधी हा प्लेसबो ग्रुपपेक्षा फारसा वेगळा नसतो, मेलाटोनिन प्रामुख्याने अल्पकालीन प्रेरणाची भूमिका बजावते, मेलाटोनिनचा मानवी शरीरावर दीर्घकालीन वापर देखील दीर्घकाळाशी संबंधित इतर संभाव्य धोके आहेत- मेलाटोनिनचा वापर.
वरील आधारावर, बाजारात औषधे किंवा आरोग्यदायी अन्नाची कमतरता आहे जी दीर्घकाळ घेतली जाऊ शकते आणि रुग्णांच्या झोपेची गुणवत्ता स्पष्टपणे सुधारू शकते.
सध्याची परिस्थिती अशी आहे की बाजारात असे कोणतेही औषध किंवा आरोग्यदायी अन्न नाही जे दीर्घ कालावधीसाठी घेतले जाऊ शकते आणि झोपेची गुणवत्ता स्पष्टपणे सुधारू शकते.
Gamma-aminobutyric acid (GABA) हे मेंदूतील एक महत्त्वाचे न्यूरोट्रांसमीटर आहे.
मुख्य कारण म्हणजे GABA रक्त-मेंदूचा अडथळा ओलांडू शकत नाही आणि केवळ आतड्यांसंबंधी व्हॅगस मज्जातंतू, त्याच्या स्वत: च्या चयापचय उत्पादनांच्या थेट क्रिया किंवा अंतःस्रावी प्रणालीचे नियमन करून अप्रत्यक्षपणे मध्यवर्ती मज्जासंस्थेवर परिणाम करून रुग्णांच्या झोपेची स्थिती सुधारू शकते.
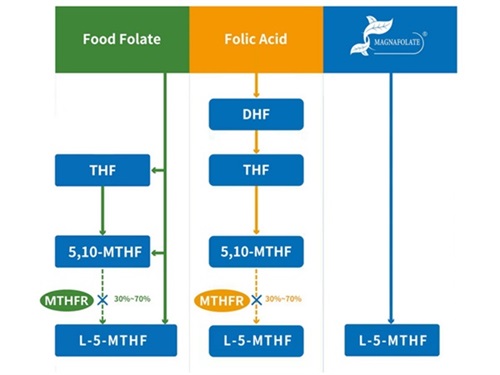
मानवी जीवनाच्या सर्व पैलूंमध्ये, विशेषत: नवजात मुलांमध्ये न्यूरल ट्यूब विकृती रोखण्यासाठी फॉलीक ऍसिडचा उपयोग पोषक म्हणून केला जात असला तरी, फॉलिक ऍसिड किंवा सक्रिय फॉलिक ऍसिडच्या झोपेच्या सुधारणेवर आणि शामक-शामकांशी परस्परसंवाद यावर कोणतेही अभ्यास नोंदवले गेले नाहीत. कृत्रिम निद्रा आणणारी औषधे सुचवलेली नाहीत. शामक-संमोहन औषधांचा परस्परसंवाद प्रस्तावित केलेला नाही.
पुढे चालू...

 Español
Español Português
Português  русский
русский  Français
Français  日本語
日本語  Deutsch
Deutsch  tiếng Việt
tiếng Việt  Italiano
Italiano  Nederlands
Nederlands  ภาษาไทย
ภาษาไทย  Polski
Polski  한국어
한국어  Svenska
Svenska  magyar
magyar  Malay
Malay  বাংলা ভাষার
বাংলা ভাষার  Dansk
Dansk  Suomi
Suomi  हिन्दी
हिन्दी  Pilipino
Pilipino  Türkçe
Türkçe  Gaeilge
Gaeilge  العربية
العربية  Indonesia
Indonesia  Norsk
Norsk  تمل
تمل  český
český  ελληνικά
ελληνικά  український
український  Javanese
Javanese  فارسی
فارسی  தமிழ்
தமிழ்  తెలుగు
తెలుగు  नेपाली
नेपाली  Burmese
Burmese  български
български  ລາວ
ລາວ  Latine
Latine  Қазақша
Қазақша  Euskal
Euskal  Azərbaycan
Azərbaycan  Slovenský jazyk
Slovenský jazyk  Македонски
Македонски  Lietuvos
Lietuvos  Eesti Keel
Eesti Keel  Română
Română  Slovenski
Slovenski  मराठी
मराठी  Srpski језик
Srpski језик 






 Online Service
Online Service